¿Por qué el Ecuador ha sido identificado como uno de los 18 países con mayor potencial para erradicar la malaria, según la Organización Mundial de la Salud? Ecuador, un país con potencial para combatir y eliminar la malaria
La quinina, el tratamiento ecuatoriano para la malaria
Andrés Pazos, Rafaela Castro, María José Valle y Jessica Andrade
En el año 1492 llegaron los españoles a América. Aproximadamente a inicios del siglo XVI, arribaron embarcaciones llenas de esclavos africanos. No obstante, estas embarcaciones no solo traían esclavos, sino también múltiples plagas que representarían un inmenso problema no solo para América, si no para todo el mundo. Entre estas plagas llegó Plasmodium falciparum, un parásito que plasmó una guerra incansable para todo el mundo: la malaria.
Nadie le pudo ganar la guerra a la malaria
hasta que en 1630 un cacique indígena de Malacatos- Loja, llamado Pedro Leiva
lo logró. Pedro Leiva hizo algo que nadie pudo en 130 años, aprovechándose de
la megadiversidad del Ecuador, y aplicando el método científico, logró
encontrar la cura para una de las plagas más extendidas y mortales de la
humanidad.
Se dice que Pedro Leiva estaba con tercianas muy debilitado por la
malaria, cuando moribundo, cayó a lado de un río y bebió su agua; días
después la fiebre desapareció, y se recuperó completamente. Intrigado sobre las
posibles propiedades curativas del río, empezó con el primer paso del método
científico, la observación. Aquí fue cuando se dió cuenta que todas las
personas enfermas que se bañaban en ese río o bebían de su agua se curaban del
paludismo. Por lo que se centró en
encontrar qué tenía ese río que no tuvieran los otros, siendo la respuesta los
árboles de Quina (“yara- chuccho o árbol para los fríos”). Consiguientemente prosiguió a estudiar cada
parte del árbol de Quina para aislar la sección específica que contenía la
sustancia con propiedades curativas. Así llegó a la corteza del árbol de Quina,
rica en quinina (“cara- chuccho o cáscara de los fríos”).
Aproximadamente 8 años después una pandemia se desató, y le llegó la noticia corregidor de Loja que la condesa de Chinchón doña Francisca Henriques de Ribera, esposa del Virrey de Perú, Jerónimo Fernández, estaba enferma con tercianas, por lo que el corregidor consiguió que Pedro Leiva le entregara una gran cantidad de “polvos” y se los llevó con urgencia. La condesa se curó del paludismo al ser administrada estos “polvos”.
Luego de este suceso, fue revelada la procedencia de estos “polvos mágicos”, Pedro Leiva compartió el descubrimiento con la Compañía de Jesús; quienes se encargaron de llevar la cura para la malaria a Europa, exportando la corteza del árbol de Quina, labor nunca hecha antes por nadie. El valor monetario de la quinina era inmenso, tanto que 1 gramo de quinina era intercambiado por 1 gramo de oro, y así fue como se consiguió todo el oro para construir la Iglesia de La Compañía, ubicada en Quito.

Fig. 2. Interior de la iglesia de la Compañía de Jesús de Quito.
Desde su descubrimiento por Pedro Leiva en Ecuador, la quinina ha salvado millones de vidas: “quizá ni la penicilina ha salvado a tantos millones de pacientes como la Quina y la Quinina”. La quinina pasaría a ser por más de tres siglos la única sustancia disponible para tratar la malaria. Y todo fue por un ecuatoriano que utilizó la razón y los recursos que tenía disponibles a su alcance para encontrar una solución.La quinina y sus derivados: Guerreros en la lucha contra la Malaria
El anillo Quinolina, es fundamental para la actividad antimalárica de la quinina además proporciona estabilidad a la molécula y facilita su interacción con los componentes celulares del parásito de la malaria como lo es la hemozoína, un producto de desecho tóxico que el parásito de la malaria genera al digerir la hemoglobina de los glóbulos rojos, la quinina impide que el parásito se deshaga de este subproducto tóxico causando su muerte
La cloroquina, mefloquina y primaquina también medicamentos antimaláricos, tienen estructuras que provienen de la quinina. Cloroquina es una amina quinolina que contiene un anillo de quinolina que permite la interacción con la hemozoína en los parásitos de la malaria, pero a diferencia de la quinina, la cloroquina incluye un grupo amino y un átomo de cloro que mejora la eficacia del medicamento al aumentar su capacidad para penetrar en los glóbulos rojos infectados y los lisosomas del parásito.
Mefloquina es un compuesto metoxiquinolina, contiene un anillo de quinolina pero la mefloquina tiene un anillo de piperidina que le permite aumentar la solubilidad y biodisponibilidad del medicamento. Primaquina es una amina, su estructura incluye el anillo de quinolina y una cadena lateral de aminoalquil que facilita la absorción en el cuerpo.
Aunque la quinina, cloroquina, mefloquina y primaquina comparten la característica del anillo de quinolina, sus diferencias estructurales significativas contribuyen a sus propiedades únicas y usos clínicos. Estas variaciones permiten que cada medicamento actúe de manera diferente contra el parásito de la malaria, lo que es crucial para manejar la resistencia a los medicamentos y tratar diferentes cepas de malaria. La investigación y el desarrollo continuo de nuevos medicamentos y la mejora en la distribución y acceso a los tratamientos existentes son fundamentales para controlar y eventualmente erradicar la malaria.
La resistencia a la quinina es nuestra culpa
La
quinina, un alcaloide natural extraído de la corteza del árbol de cinchona, ha
sido utilizada durante siglos para tratar la malaria. Su uso se remonta al
siglo XVII, cuando los colonizadores europeos la descubrieron en América del
Sur y la llevaron a Europa. La quinina se convirtió rápidamente en el
tratamiento estándar para la malaria, especialmente durante los siglos XIX y
XX. Durante la Primera Guerra
Mundial,
la demanda de quinina aumentó drásticamente debido a la prevalencia de la
malaria en regiones tropicales. Sin embargo, el suministro de cinchona se vio
comprometido por las interrupciones en las rutas comerciales, lo que llevó al
desarrollo de antimaláricos sintéticos como la cloroquina. A pesar de esto, la
quinina siguió siendo una opción vital, especialmente en casos de malaria
severa.
La resistencia a la quinina no es un fenómeno nuevo. Se ha observado en diferentes momentos y lugares desde su introducción. Los primeros informes de resistencia surgieron en el sudeste asiático y América del Sur en la década de 1910. La resistencia se caracteriza por una disminución en la eficacia de la quinina para eliminar los parásitos de la malaria del cuerpo humano, lo que resulta en infecciones persistentes y recaídas.
El
desarrollo de la resistencia a la quinina se debe en gran medida al uso inadecuado y
excesivo del fármaco. La administración de dosis subterapéuticas, el uso de
quinina en monoterapia y la falta de cumplimiento del régimen de tratamiento
recomendado han contribuido a la selección de cepas resistentes del parásito Plasmodium falciparum. Este fenómeno ha
sido particularmente problemático en áreas con alta transmisión de malaria,
donde la presión selectiva sobre los parásitos es mayor.
La
prevención de la malaria y la resistencia a la quinina implica un enfoque
multifacético. Las medidas preventivas incluyen el uso de mosquiteros
impregnados con insecticida, la fumigación de interiores con insecticidas
residuales, y la administración de profilaxis antimalárica a personas en
riesgo. Además, la educación sobre la importancia de completar los
regímenes de tratamiento y evitar el uso indebido de medicamentos antimaláricos es crucial.
El
desarrollo de nuevos medicamentos y la combinación de terapias antimaláricas
también son estrategias importantes para combatir la resistencia. Los
tratamientos combinados, como la terapia combinada con artemisinina (ACT), han
demostrado ser efectivos para reducir la carga de malaria y prevenir la
resistencia. Además, la investigación continúa en vacunas contra la malaria
ofrece esperanza para una solución a largo plazo. Nuevos
tratamientos se están investigando actualmente, como la vacuna L9LS, que a la fecha está
en fase II de ensayos clínicos, y ha
obtenido resultados prometedores.
Capacitación del Personal Médico en el Uso de la Quinina en Ecuador: Un Pilar Fundamental en la Lucha contra la Malaria
La eficacia de la quinina no solo depende de su disponibilidad, sino también de la correcta administración y manejo por parte del personal médico, lo cual hace crucial la capacitación en su uso. La quinina es importante porque interfiere en la capacidad del parásito de la malaria para metabolizar la hemoglobina en los glóbulos rojos, llevándolo a la muerte. Su uso es esencial, especialmente en casos de malaria grave y en áreas con resistencia a otros fármacos. Sin embargo, administrar quinina correctamente requiere conocimientos precisos de dosificación, manejo de efectos secundarios y contraindicaciones.
Capacitar al personal médico en el uso de la quinina es fundamental para un tratamiento seguro y efectivo contra la malaria, dentro de estas capacitaciones se debe tratar varios aspectos clave, entre ellos: cómo funciona la quinina, básicamente, actúa sobre el parásito de la malaria cuando éste se encuentra dentro de los glóbulos rojos de la sangre. El parásito necesita degradar la hemoglobina para obtener nutrientes y sobrevivir. Durante este proceso, se generan productos tóxicos que el parásito convierte en una sustancia menos tóxica llamada hemozoína. La quinina interfiere con esta conversión, haciendo que los productos tóxicos se acumulen y maten al parásito. Así, la quinina no solo frena el crecimiento del parásito, sino que también lo elimina.
La dosificación y administración, la dosis de quinina debe ajustarse según el peso del paciente y la gravedad de la infección. En casos graves, la quinina se administra por vía intravenosa, mientras que en infecciones menos graves se da por vía oral. Los profesionales deben aprender a preparar correctamente las soluciones intravenosas y cómo monitorear a los pacientes durante el tratamiento.
El manejo de efectos secundarios: la quinina puede causar efectos secundarios como náuseas, vómitos y problemas de audición y visión. Los médicos deben saber cómo manejar estos efectos y cuándo ajustar la dosis o cambiar el tratamiento. Finalmente, la identificación de complicaciones, la quinina no es adecuada para todos los pacientes, especialmente aquellos con ciertas condiciones médicas como lo son: alergia a la quinina, insuficiencia cardiaca, enfermedades renales o hepáticas ya que la quinina se metaboliza en el hígado y se excreta por los riñones, por lo que su uso debe ser cauteloso para evitar toxicidad. (2,4)
Para que la capacitación sea efectiva, se debe focalizar la capacitación en áreas endémicas, tales como región amazónica costera de Ecuador, como las provincias de Sucumbíos, Napo, Orellana, Pastaza, Morona Santiago, Zamora Chinchipe, Esmeraldas, Manabí y Guayas, donde la malaria es más prevalente. También es importante mantener a los profesionales actualizados mediante talleres, seminarios y cursos en línea, realizar simulaciones clínicas y prácticas supervisadas para desarrollar habilidades prácticas. Finalmente, para asegurar que dichos conocimientos adquiridos se apliquen adecuadamente, se recomienda realizar evaluaciones y certificaciones.
La capacitación tiene un impacto significativo en la salud pública, ya que con profesionales bien entrenados, se puede: reducir la mortalidad y morbilidad asociadas con la malaria, prevenir complicaciones graves y mejorar la confianza en el sistema de salud, de modo que facilita la cooperación comunitaria en la lucha contra la malaria.
En conclusión, capacitar al personal médico en el uso de la quinina es crucial en la lucha contra la malaria en Ecuador. A través de una formación integral y focalizada en las áreas más afectadas, se puede asegurar el uso efectivo y seguro de la quinina, reduciendo la mortalidad y mejorando la salud pública en el país.
Erradicación de malaria: la historia de éxito en Argentina frente al continuo combate en EcuadorAutores: Carla Solorzano, Susana Andrade, Abigail Quinde, Kenay
Jacho.
El camino para que Argentina logre alcanzar ese triunfo no
fue nada fácil y le tomó casi 50 años; para ello debieron implementar
diferentes estrategias en sus planes de acción y así lograr su objetivo; como
capacitar a trabajadores de la salud, el poder diagnosticar de forma temprana
la enfermedad utilizando diferentes métodos como la microscopía y respondiendo
a los casos que se presentaron en la comunidad.
En Argentina, el paludismo ha sido conocido desde la época
la época del virreinato. Primero afectó a las tropas independentistas y luego
durante la guerra contra Paraguay afectó a dos tercios del ejército argentino. Desde finales del siglo XIX hasta las primeras dos décadas del
siglo XX, la lucha contra la malaria se centró principalmente en la desecación
de humedales, que eran posibles criaderos de larvas de mosquitos, para
convertirlos en tierras agrícolas, y en la administración de quinina para tratar la enfermedad.
Es así como Argentina erradicó la malaria mediante la
implementación de programas intensivos de control de vectores, diagnóstico y
tratamiento temprano, campañas educativas, colaboración internacional y
vigilancia epidemiológica efectiva. Estas estrategias combinadas llevaron al
país a alcanzar la certificación de la OMS como libre de malaria en 2019,
demostrando un compromiso firme en la salud pública y la cooperación
internacional en la eliminación de enfermedades transmitidas por vectores.
Las condiciones climáticas como la temperatura entre 17 y 24 °C, humedad relativa mayor
a 50%, pluviosidad hasta de 2000 mm/año y la altitud hasta 2500 m son
factores fundamentales en la proliferación del mosquito Anopheles, el principal vector de la malaria y Ecuador tiene extensas áreas de clima bosque tropical húmedo, con
condiciones ideales para la reproducción del mosquito Anopheles. Las regiones costeras y amazónicas son particularmente
vulnerables, debido a sus altas temperaturas y humedad elevada durante todo el
año. Además, la estación lluviosa
coincide con los meses de mayor calor de una manera predominante.
El ciclo de vida de un mosquito incluye las etapas
de huevo, larva, pupa y adulto. Las larvas y pupas de los mosquitos son
acuáticas, y requieren agua para desarrollarse. Según la especie, la hembra
puede depositar sus huevos de forma individual o
agrupados ya sea en la superficie del
agua, en suelos de áreas inundables, sobre plantas acuáticas o en las paredes
de recipientes abandonados, los cuales se pueden llenar con agua de lluvias.
Fig 4. Ciclo de vida de Anopheles
¿Qué ha sucedido en Ecuador?
El riesgo de malaria existe a lo largo de todo el año en áreas situadas por debajo de los 1.500 metros de altitud, siendo más moderado en las provincias costeras. La mayor parte de los casos se deben a Plasmodium vivax representando el 67% de casos, mientras que Plasmodium falciparum representa el 33%.
Los reportes de casos de malaria por P. vivax está presente en algunas provincias de la región amazónica, especialmente en Morona Santiago, Pastaza, Orellana y Sucumbíos. Mientras que, los reportes de casos de malaria por P. falciparum se encuentran en algunas provincias, con predominio en la costa, especialmente en Esmeraldas, así como en la región amazónica, destacando las provincias de Pastaza y Morona Santiago.
Principalmente afecta a hombres en edad de trabajar y en
zonas rurales. A pesar de que se han observado brotes periódicos en regiones
endémicas y el número de casos reportados ha ido en aumento cada año desde
2015, alcanzando los 2,190 casos en 2021.
En Ecuador la situación epidemiológica ,en cuanto a las
enfermedades vectoriales, está influenciada por la distribución y densidad de
diferentes especies vectores, sobre todo de parasitosis transmitidas por
mosquitos Anopheles spp. (Malaria).
Además de encontrarse el desafío ambiental existen otras
condiciones que permiten que se siga propagando la malaria en el país como
variables socioeconómicas, así como provisión de servicios básicos en áreas
rurales del Ecuador junto con acceso a la atención de salud inmediata y
adecuada.
Acciones emprendidas sin resultados a largo plazo
El Ministerio de Salud ha emprendido
acciones para el control y erradicación de la malaria, con la ventaja de tener
identificados y localizados los puntos calientes de transmisión; la mayoría de
ellos, zonas de difícil acceso.
Entre las acciones ejecutadas está
la adquisición de pruebas de diagnóstico rápido; el abastecimiento de
medicamentos para efectuar terapias a base de fármacos; la compra de toldos
impregnados o mosquiteros tratados con insecticida de larga duración; y la
compra de insecticidas para control vectorial con rociado residual.
Los toldos, destinados en especial a
personas que permanecen en cama o embarazadas de alto riesgo, combaten al
mosquito de la malaria. Este insecto tiene la particularidad de picar durante
la madrugada o altas horas de la noche.
Fig
6. Número de personas afectadas por malaria en Ecuador desde 2014, con aumento
significativo cada año.
Desde 2002 hasta 2014, la tendencia de casos de malaria descendió, llegando a 212 casos. En 2018 se presentaron 1.616 y en 2019 se han presentado 1.805. En resumen, entre 2014 y 2021 la tendencia es ascendente llegando a 2.327 casos confirmados de malaria. Estas cifras reflejan que las acciones emprendidas no están dando los resultados que se esperan.
¿Cómo la delincuencia organizada influye en el ascenso del número de casos de malaria?
En Ecuador, el aumento de la delincuencia y la presencia de bandas
organizadas han exacerbado los problemas de salud pública. Bandas como Los
Choneros y Los Lobos colaboran con traficantes de drogas de Colombia, México y
Albania, compitiendo por el control del mercado de drogas en Ecuador. La
extorsión también sigue en aumento, con la Policía Nacional recibiendo más de
4.600 denuncias de extorsión entre enero y junio de 2023, duplicando el número
de denuncias del año anterior. La violencia de las bandas en las calles está
vinculada con la violencia en las cárceles, donde el hacinamiento y la falta de
control estatal han permitido a los miembros de las bandas llevar a cabo 14
masacres, cobrando la vida de más de 600 personas desde 2019, según el Comité
Permanente por la Defensa de los Derechos Humanos (CDH).
Ante la escalada de la inseguridad, a nivel nacional, se calcula que
aproximadamente un centenar de trabajadores de la salud, incluyendo médicos y
enfermeras, han renunciado a sus puestos o se ausentan por largos periodos
debido al temor de ser víctimas de ataques, según declaró Wilson Tenorio,
presidente de la Federación Médica Ecuatoriana (FEM). Esto afecta sobre todo a centros y subcentros de salud, donde la escasez llega al 78% en
provincias como Carchi, Esmeraldas, Imbabura y Sucumbíos. En total, faltan
13.282 médicos, enfermeras y otros trabajadores de la salud en el primer nivel
de atención. La Zona 1 (Carchi, Esmeraldas, Imbabura y Sucumbíos) es la más
afectada, con solo 480 trabajadores de los 2.181 necesarios. En otras zonas, la
escasez es también alarmante, como en la Zona 2 (Cotopaxi, Tungurahua,
Chimborazo y Pastaza) con un 57% de déficit, y la Zona 8 (Guayaquil, Daule y
Samborondón) con un 54%. Incluso en Quito y Guayaquil, los centros y subcentros
de salud no tienen ni el 50% del personal necesario para funcionar de forma
óptima.
La sensación de inseguridad y el temor de las personas a ser
víctimas de la delincuencia al acudir a los centros de salud agravan la
situación. Muchas veces, las personas prefieren no buscar tratamiento por miedo
a lo que les pueda ocurrir en el camino o en el mismo centro de salud. Esta
inseguridad también afecta a los profesionales de la salud, quienes temen trabajar en zonas
alejadas y peligrosas, lo que contribuye aún más a la escasez de personal en
estas áreas críticas.
Los recursos que no
llegan a los grupos prioritarios y atención médica adecuada contribuye al
aumento de casos de malaria. Sin mosquiteros tratados con insecticida,
medicamentos antimaláricos y programas de prevención, la enfermedad se propaga
rápidamente.
Es así como las provincias de Morona Santiago, Pastaza y
Orellana son particularmente afectadas debido a sus condiciones geográficas y
climáticas que favorecen la reproducción del mosquito Anopheles, sumadas a la
inseguridad que limita las intervenciones de salud pública.
La incapacidad de los centros de salud para atender a los
pacientes lleva al agravamiento de enfermedades y, en muchos casos, a la
muerte. La violencia y el control de las bandas provocan desplazamientos de
población, creando condiciones de hacinamiento que facilitan la propagación de
enfermedades. Estos factores combinados explican por qué Argentina ha tenido
éxito en eliminar la malaria mientras que Ecuador aún enfrenta obstáculos en
este sentido.
Malaria gestacional en el Ecuador
Ángela Chavez, Odalis Macias, Denisse Vargas, Alex de Mora
¿Cuáles son las provincias más afectadas por la malaria
gestacional en Ecuador?
La malaria gestacional en Ecuador ha
mostrado un aumento notable entre
2015 y 2018. En 2015, se diagnosticaron 4 casos, que representaron el
8,7% del total. Este número subió a 7 casos en 2016 (15,2%), y se duplicó en
2017 con 14 casos (30,4%). En 2018, se registraron 21 casos, constituyendo el
45,7% del total, indicando un incremento significativo en la incidencia de la
enfermedad a lo largo de estos años.
Las provincias con mayor prevalencia fueron Esmeraldas, con un 35% de los casos , seguida de Pastaza con un 24% y Orellana con un 22%. En la figura 1 se muestra un mapa que destaca las provincias afectadas por la malaria gestacional en Ecuador .
Estas provincias se destacan por sus
climas tropicales y selvas, ideales para el mosquito Anopheles, transmisor de la malaria. Además, tienen una alta
concentración de comunidades indígenas y rurales, muchas de las cuales enfrentan
limitaciones en el acceso a servicios de salud y educación sobre la prevención
de la malaria. Estas condiciones socioeconómicas y la infraestructura sanitaria
deficiente pueden contribuir a una mayor vulnerabilidad y, por ende, a una
prevalencia más alta de malaria gestacional en estas áreas.
¿Cúal es el riesgo de la malaria durante la gestación?
En
América Latina, cuatro millones de embarazos corren el riesgo de contraer
malaria cada año. Pese a que los países combaten la aparición de esta
enfermedad, las madres siguen constituyendo un gran grupo de riesgo, generando
tanto complicaciones en el parto como en la salud del feto, debido a daños en
la placenta. Esta
enfermedad puede generar anemia (20-30%), muerte del feto (5-10%), bajo peso al
nacer (15-20%), muerte materna (5%) y nacimientos prematuros (10-15%). Estos
datos son principalmente en Ecuador, donde no solo se pone en riesgo la vida
del feto sino también la de la madre.
Esta
puede generar discapacidad a largo plazo, relacionada con el retraso del crecimiento y desarrollo infantil (10-20%),
problemas cognitivos y de aprendizaje (15-25%), trastornos del desarrollo
neurológico (5-10%) y problemas de salud general (10-20%). Esto quiere decir
que 1 de cada 10 a 20 niños está expuesto a sufrir malaria gestacional, así
como el 5-10% de las mujeres embarazadas a nivel nacional corren riesgo de
contraer malaria, lo que conlleva a que
sufran los riesgos previamente mencionados y se ponga en riesgo tanto la vida
como la calidad de vida de la madre y del recién nacido.
Además,
se generan repercusiones económicas en las familias, que pueden sufrir
discapacidad generada por malaria. De acuerdo con datos de la Organización
Mundial de la Salud (OMS), el tratamiento de cada episodio de malaria genera un gasto
entre $10 y $20, así como posibles gastos en transporte y hospedaje de aproximadamente
$10 a $50, e incluso gastos a largo plazo relacionados con la necesidad de
educación especial debido a la discapacidad de la persona, que oscilan entre
$100 y $500. En conclusión, cada
familia incurre en un gasto de entre $200 y $1000 anualmente debido a la
discapacidad generada por la malaria gestacional.
Las embarazadas corren un alto
riesgo de sufrir malaria si se encuentran en una de las zonas previamente
mencionadas. Según la Organización Mundial de la Salud y la
Organización Panamericana de la Salud, la malaria gestacional puede
provocar tasas elevadas de aborto y causar una mortalidad materna anual
superior al 10%; este riesgo puede aumentar al 50% en casos de enfermedad
grave. Además, se estima que anualmente fallecen 200,000 lactantes en el mundo
debido a la malaria gestacional.
La malaria durante el embarazo es
más frecuentemente ocasionada por Plasmodium
falciparum, aunque también pueden presentarse infecciones menos graves
causadas por Plasmodium vivax, Plasmodium ovale y Plasmodium malariae. A pesar de que no es tan prevalente en el
Ecuador en comparación con otros países tropicales, todavía representa un
riesgo en ciertas provincias, especialmente en selvas y zonas rurales. Esta
parasitosis constituye un peligro para dos vidas, puesto que condiciona a un
elevado riesgo de complicaciones tanto en la madre y el feto, especialmente en
el segundo y tercer trimestres de gestación. No obstante, el riesgo de dichas
complicaciones no es el mismo en todas las gestantes y varía según diversos
factores que incluyen: la especie del parásito causante, el estado de salud de
la mujer, la severidad de la infección y la calidad de atención médica que se
recibe.
Una mujer llega a un estado con
complicaciones cuando la infección no se detecta o no se trata a tiempo. El
parásito invade y destruye muchos glóbulos rojos, liberando toxinas en el
cuerpo. Si no se recibe
tratamiento adecuado, la destrucción continua de glóbulos rojos puede provocar
anemia,
que es más severa en zonas donde hay pocos casos de una enfermedad y, por ende,
el riesgo de contagiarse es bajo, como sucede en nuestro país; esto se asocia a
que en estos lugares existe una menor exposición previa al parásito, por lo que
el sistema inmune de las embarazadas no podrá combatir efectivamente la
infección. Si la anemia es moderada, produce una disminución en la capacidad
para tolerar pérdidas de sangre durante el parto y mayor riesgo de infecciones
secundarias, mientras que si es grave, puede llevar a fallo cardíaco y shock
materno.
Si el número de células de la sangre
infectadas por el parásito es muy elevado, las toxinas y los productos de
desecho liberados pueden sobrecargar y dañar órganos vitales como el hígado y
los riñones, ocasionando color amarillo en piel y mucosas, fracaso renal, edema
de pulmón, alteraciones de la coagulación y malaria cerebral, en la que se
producen alteraciones en los niveles de la conciencia que conllevan a elevada
morbimortalidad de la madre.
En el feto también se producen
repercusiones, estas asociadas a el deterioro de la salud general de la madre y
la afectación de la placenta. Pueden presentarse
abortos, nacidos muertos o los bebés pueden nacer con bajo peso. De igual manera, el niño puede
manifestar malaria congénita, producida por el paso de P. falciparum a través de la placenta, que se manifiesta con
fiebre, agrandamiento del hígado y del bazo, color amarillento en piel y ojos e
irritabilidad.
Por
todo esto, es crucial la implementación de medidas preventivas contra la
malaria durante el embarazo. Se sugiere el uso de mosquiteros y la
administración de medicamentos antimaláricos profilácticos, además de
tratamiento adecuado y seguimiento médico si la madre presenta la enfermedad.
Estrategias para prevenir y controlar la malaria gestacional
Una de las intervenciones recomendadas por la
OMS que no es práctica estándar en Ecuador para prevenir y controlar la malaria
gestacional es el Tratamiento Preventivo
Intermitente (TPI) con sulfadoxina-pirimetamina (IPTp-SP). Este tratamiento ha demostrado reducir la cantidad de
parásitos en la sangre y en la placenta, aumentar la hemoglobina de la madre y
el peso del recién nacido, especialmente en las mujeres que están embarazadas
por primera o segunda vez, protegiendo tanto a la madre como al bebé de la
malaria, reduciendo las posibilidades de complicaciones durante el embarazo y
mejorando la salud del recién nacido.
Entonces, ¿por qué no se usa en Ecuador si es tan efectivo?
Esto
se debe a que en Ecuador la malaria gestacional no alcanza niveles tan
alarmantes como en África subsahariana,
salvo en áreas específicas de la región costera y amazónica. Es decir, si
Ecuador enfrentara los mismos desafíos que África con la malaria gestacional,
el uso de este tratamiento a nivel nacional sería una necesidad urgente. En
África, se logra implementar el tratamiento preventivo debido a que reciben
ayuda de colaboraciones internacionales, existen programas de salud pública
financiados por gobiernos y políticas de salud que priorizan la malaria
gestacional como una preocupación de salud pública grave, lo cual no sucede en
Ecuador.
Si
Ecuador decidiera aplicar el tratamiento preventivo para combatir la malaria en
embarazadas, enfrentaría varios desafíos importantes. Estos incluyen posibles
problemas con la resistencia a los medicamentos, asegurar que todas las mujeres
embarazadas en áreas remotas puedan acceder al tratamiento, capacitar al
personal de salud, manejar los costos financieros considerables, organizar
campañas efectivas para educar a la comunidad, y establecer sistemas de
monitoreo.
Sin
embargo, a pesar de todos estos desafíos que Ecuador pueda enfrentar, los
cuales son superables, tiene el potencial para erradicar la malaria siempre y
cuando mantenga una implementación constante de estas medidas y se comprometa a
seguir el plan de acción durante el tiempo necesario. Por lo tanto, la
erradicación de esta enfermedad no solo mejorará la salud materna y fetal, sino
que también generará un impacto económico favorable al disminuir los gastos
relacionados con el tratamiento de las complicaciones de la malaria y las
discapacidades en los niños.
Luchar contra la Malaria… ¿Es un desafío para el Ministerio de Salud Pública en el Ecuador?
Autores: Osmany Quevedo, Rebeca Guim, Daniela Lituma y Alejandra Ruiz
Las políticas de Salud Pública en Ecuador han disminuido un 60% las muertes por malaria.
La Organización Mundial de la Salud (OMS) ha destacado a Ecuador como uno de los 18 países con mayores probabilidades de erradicar la malaria. Para lograrlo, es vital mejorar las estrategias de prevención, control y eliminación de esta enfermedad. El Ministerio de Salud de Ecuador ha puesto en marcha varias acciones para combatir la malaria, aprovechando que ya tienen identificadas las áreas con mayor transmisión, entre ellas Orellana, Morona Santiago y Pastaza.

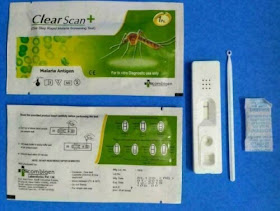
Entre las medidas tomadas se incluyen varias estrategias efectivas para combatir la malaria. Primero, han utilizado un kit de prueba de diagnóstico rápido de antígeno de malaria las cuales han sido aprobadas a nivel internacional por la Organización Panamericana de la Salud (OPS), lo que garantiza su calidad.
Además, se ha asegurado un buen abastecimiento de medicamentos para tratar la malaria. Esto garantiza que las personas afectadas tengan acceso inmediato a los fármacos necesarios para combatir la enfermedad, reduciendo así las complicaciones y la propagación del parásito .
Por último, se han adquirido insecticidas para el control de mosquitos. Estos insecticidas se aplican rociándolos en las superficies donde los mosquitos suelen descansar, estos poseen un efecto residual, lo que significa que continúan siendo efectivos durante aproximadamente un año después de haber sido aplicados. Gracias a todas estas acciones, los casos de malaria en Ecuador disminuyeron un 37% entre 2000 y 2015, y las muertes por esta enfermedad bajaron un 60%.
Los problemas médicos también son un problema político
La ministra de Salud de Ecuador desde enero de 2017 hasta junio de 2019, Verónica Espinosa , y Gina Watson, representante de la Organización Panamericana de la Salud en Ecuador, lanzaron un nuevo Protocolo de Diagnóstico y Tratamiento de la Malaria. Este protocolo es parte de la Estrategia Nacional de Vigilancia, Control y Eliminación de la Malaria 2016-2030.
Este nuevo protocolo ayudará a que los profesionales de la salud tengan guías claras y estandarizadas para diagnosticar y tratar la malaria en todos los niveles del sistema de salud. El objetivo es brindar directrices definidas y concisas para los profesionales de la salud que se encuentran involucrados en el diagnóstico y tratamiento de pacientes con malaria, desde el primer nivel de atención hasta el tercer nivel, y así prevenir las complicaciones, la mortalidad y lograr cortar la transmisión de esta enfermedad en Ecuador.
Entre otras de las medidas implementadas, el Ministerio de Salud Pública (MSP) ha recibido los primeros 130 microscopios para diagnosticar la malaria en todo el país. Esto es parte de un proyecto que busca eliminar la malaria y prevenir que vuelva a aparecer. La meta principal es detener completamente la transmisión de la malaria dentro del país.
Estos nuevos microscopios se compraron a través del Fondo Estratégico de la Organización Panamericana de la Salud (OPS). Cabe recalcar, que este fondo se financia a través de las contribuciones de los países miembros de la OPS, donaciones de organizaciones internacionales, agencias de cooperación, y otros socios financieros. Este método de compra permitió ahorrar dinero (aproximadamente $200.000) y usar los recursos de manera más eficiente. Además, se espera realizar una compra similar de microscopios en 2024, financiada por el mismo proyecto.
Avances en el Diagnóstico y Tratamiento de la Malaria en Ecuador, ¿Se está yendo por buen camino?
Las provincias donde se ha visto ya los frutos de este proyecto fueron Orellana y Pastaza, provincias amazónicas. Según datos epidemiológicos tomados en 2023, estas han tenido una disminución del 40% de casos en comparación al 2022, demostrando así un avance positivo en el manejo de la enfermedad.
El tratamiento de la enfermedad brindado por el MSP se basa netamente en el uso de los siguientes fármacos:
● Primaquina, Artemeter : Se usa para P. falciparum
● Cloroquina: Se usa para P. Vivax
El ministerio hace un esfuerzo para abastecer a los subcentros de salud repartidos por todo el país, sin embargo, se ha incentivado también la prevención de la enfermedad, por eso se ha hecho capacitación en los centros de salud al personal médico sobre la enfermedad, también se han donado mosquiteros y toldos a la población de diferentes áreas rurales para que se puedan cuidar con el objetivo de reducir la población de mosquitos y frenar la transmisión de la enfermedad.

Responder a Emergencias Sanitarias: Manejo de Brotes de Malaria
En Ecuador se han implementado diversas acciones para abordar las emergencias sanitarias y el manejo de brotes de malaria. El Ministerio de Salud Pública de Ecuador emitió un nuevo protocolo de diagnóstico y tratamiento de la malaria como parte de las acciones dentro de la Estrategia Nacional de Vigilancia, Control y Eliminación de la malaria 2016-2030. Este nuevo protocolo ayudará a disminuir la morbilidad y complicaciones causadas por la malaria, y estará disponible en todos los niveles de atención de salud. Este protocolo permitirá que se elimine por completo la enfermedad en el país. Se garantizará el diagnóstico hasta en un lapso de 72 horas, al proporcionar exámenes microscópicos, pruebas diagnósticas rápidas y tratamientos desde el inicio de los síntomas. Además, se entregaron cuatro canoas para contribuir al transporte de personal de salud y pacientes en la Amazonía.
La eliminación de los brotes de la Malaria también forma parte del Plan Decenal de Salud 2022-2031, entre el Ministerio de Salud Pública y actores de la comunidad. Algunas de las acciones realizadas han sido: adquirir pruebas de diagnóstico rápido, abastecer de medicamentos, adquisición de mosquiteros y toldos impregnados tratados con insecticidas de larga duración y rociado de insecticidas.

El Ministerio de Salud de Ecuador también estableció un sistema de notificación de brotes y emergencias sanitarias. Todo brote o emergencia sanitaria en el país debe ser notificado de manera inmediata al siguiente nivel de la Red de Vigilancia, después de haber sido identificado. La Red de Vigilancia es una estructura organizada en diferentes niveles (local, provincial, regional y nacional) que cubre todo el territorio ecuatoriano. Su objetivo es permitir una respuesta oportuna por parte de las autoridades ante cualquier evento de salud pública que represente un riesgo para la población. Esta organización no es exclusiva de Ecuador, sino que es una práctica común en muchos otros países de Latinoamérica, ya que forma parte de los esfuerzos de los ministerios de salud por fortalecer los sistemas de vigilancia epidemiológica y preparación ante emergencias sanitarias a nivel regional.
Finalmente, la Organización Panamericana de la Salud (OPS) implementó el Plan Nacional Estratégico de Malaria 2021-2025 con el objetivo de acelerar la eliminación de la malaria para el año 2025. Ecuador forma parte de esta iniciativa dentro de 25 países. Su estrategia consiste en mejorar el diagnóstico temprano, tratamiento, y seguimiento de los casos. Además, promover la participación en las comunidades e instituciones, y fortalecer la vigilancia epidemiológica y entomológica.
Campañas para controlar y erradicar la Malaria ¿Han funcionado tan bien como lo proponen?
Como se ha mencionado ya, el Ministerio de Salud Pública es el encargado de ofrecer las medidas necesarias para prevenir, diagnosticar y tratar de erradicar la malaria en todo el Ecuador. Una de las muchas maneras de las cuales se ha intentado alcanzar este objetivo, es incentivando campañas de control vectorial, que buscan eliminar a los mosquitos, pues estos no solo son los vectores de la malaria, sino de otras enfermedades como el dengue, zika, chikungunya… ¿nos hemos puesto a pensar en lo irónico qué es que algo tan chiquito sea capaz de causarnos tanto daño? ¡Qué locura!

Otro equipo realiza promoción, prevención y vigilancia de la salud en los barrios, escuelas urbanas y rurales de la provincia. Para esto se están desarrollando programas de fumigación usando termonebulizadores, que fumigan hasta 400 m 2 para eliminar los agentes transmisores, pues como ya se sabe, el hábitat del mosquito Anopheles son los reservorios de agua dulce como estanques, charcas, ríos lentos y zonas pantanosas, donde las hembras depositan sus huevos. Por ello, es crucial controlar y eliminar estos criaderos para reducir la población de mosquitos y prevenir la propagación de la malaria. La participación y unión de diferentes sectores, instituciones y la comunidad por un objetivo en común, ha sido esencial para lograr cambios, que aunque parezcan pequeños, para las comunidades afectadas son muy significativos.
Y aunque no todo está hecho y falta mucho camino por recorrer, en especial en las comunidades rurales, estamos relativamente cerca de combatir la malaria, por increíble que esto suene. Según Tredos Adhanon, director general de la OMS desde 2017 “Ecuador está entre los 25 países que tienen el potencial de acabar con el paludismo en un plazo de cinco años”, pues Ecuador forma parte de varios planes de acción como “E2025”, este es un plan estratégico propuesto por la OMS, que busca eliminar la transmisión autóctona de malaria en 25 países para el año 2025, promoviendo e implementando de manera sistemática programas de detección, diagnóstico y respuesta, para finalmente monitorizar programáticamente los resultados. Pero… ¿Cómo se planea hacerlo?
Primero, teniendo en mente que mejorar el diagnóstico temprano y el tratamiento rápido es clave. Detectar y tratar la malaria lo más pronto posible es crucial para evitar que la enfermedad se propague, por eso es que el Ministerio de Salud del Ecuador ha hecho un gran esfuerzo para asegurar que las pruebas y los tratamientos estén disponibles para todos.

Como si fuera poco, además de formar parte de E2025, Ecuador también participa en “United to beat Malaria”, esta es una iniciativa global creada por la Fundación de las Naciones Unidas, y antes era conocida como "Nothing But Nets", en colaboración con diversas organizaciones asociadas. Su principal objetivo es eliminar la malaria en el mundo mediante la prevención, tratamiento y educación. La iniciativa busca distribuir mosquiteros tratados con insecticidas a las regiones con mayor riesgo de contraer malaria (la amazonía), asegurar el acceso a diagnósticos precisos y tratamientos eficaces, y educar a las comunidades sobre la prevención de la malaria. Además, "United to Beat Malaria" también se dedica a recaudar fondos para financiar estos esfuerzos, invitando a individuos, empresas y gobiernos a contribuir en la lucha contra esta enfermedad mortal. También tienen una página web, la cuál está diseñada para informar y movilizar a las personas en la lucha contra la malaria, ya sea participando en eventos o involucrándose en campañas de sensibilización, la iniciativa proporciona información detallada sobre la malaria, sus causas, síntomas y métodos de prevención.

En conclusión, el Ministerio de Salud Pública del Ecuador (MSP) ha realizado una gran labor durante estos últimos años, pues ha manejado la malaria a través de estrategias de prevención, control y tratamiento, como la implementación de programas de fumigación y distribución de mosquiteros con insecticida en áreas endémicas; las campañas de sensibilización y educación comunitaria para promover prácticas preventivas, entre otras. El gobierno del Ecuador a través del MSP no sólo ha implementado las medidas ya mencionadas, pues también se ha asegurado de que Ecuador participe en múltiples programas internacionales, y haga unión con otros países que buscan erradicar la malaria. Aunque se han logrado avances significativos en la reducción de casos, el Ministerio enfrenta aún desafíos continuos, ya sea por falta de recursos económicos, factores ambientales que favorecen la transmisión de la enfermedad, condiciones inadecuadas de vivienda de las personas, entre otras.
¡Por un Ecuador libre de Malaria!











.png)
.png)
.png)


No hay comentarios:
Publicar un comentario
Cada vez que lees un artículo y no dejas un comentario, alguien mata a un gatito en alguna parte del mundo...